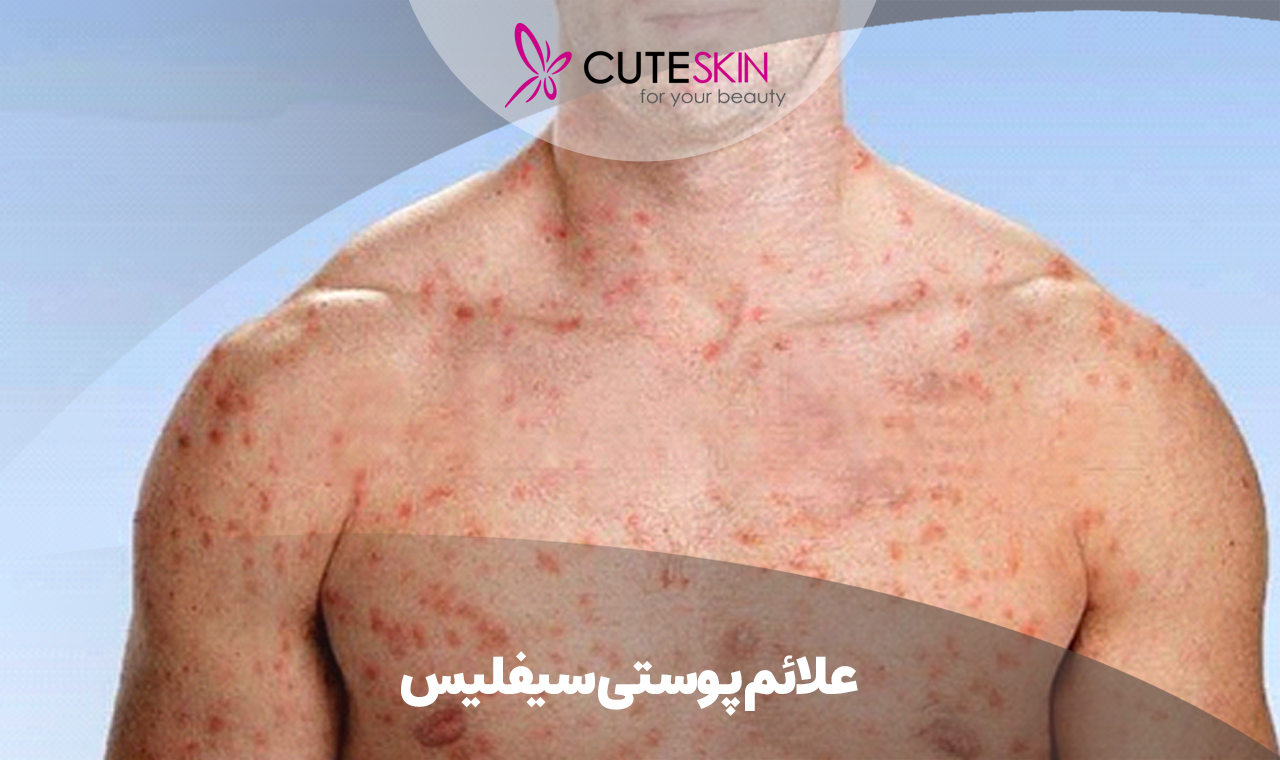
علائم پوستی سیفلیس؛ انواع، دلایل، روش درمان و پیشگیری
بیماریهای مقاربتی در صورت عدم رعایت بهداشت جنسی در کمین هستند! سیفلیس یکی از آنها است. متاسفانه اکثر این بیماریها دوره نهفته طولانی دارند و به همین علت فرد مبتلا به آن نمیتواند در مراحل ابتدایی ابتلا از وجود آن مطلع شده و مراحل درمان را آغاز کند. بنابراین بهتر است اقدامات لازم پیش از انجام هر گونه رابطه جنسی در نظر گرفته شده و طبق اصول بهداشتی انجام شود. اما سیفلیس چیست؟ چگونه در بدن شکل میگیرد و چه عوارضی از خود بر جای میگذارد؟ علائم پوستی سیفلیس چیست و چگونه درمان میشود؟ در ادامه این مطلب با ما همراه شوید تا اطلاعات لازم در ارتباط با این بیماری را در اختیار شما بگذاریم.
سیفلیس و علائم پوستی سیفلیس چیست؟
بیماری سیفلیس نوعی بیماری عفونی مقاربتی است که توسط باکتریهای فعال موسوم به ترپونما پالیدوم در بدن ایجاد میشود. اولین نشانههای ابتلا به این بیماری، ایجاد زخمهای کوچک و البته بدون درد است.
این زخمها که به شانکر معروفاند، میتوانند اندامهای جنسی، رکتوم یا داخل دهان فرد مبتلا را درگیر کنند. متاسفانه فرد بلافاصله پس از ایجاد این زخمها متوجه حضور آنها نمیشود و همین امر تشخیص سیفلیس را سخت میکند.
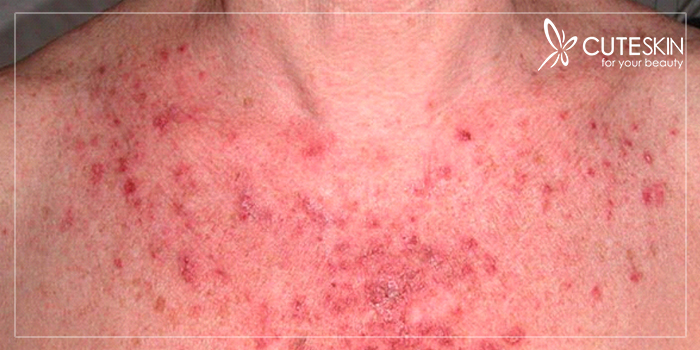
علاوه بر این، نوع علائم سیفلیس میتواند از فردی به فرد دیگر متفاوت باشد و حتی بروز هم پیدا نکند. بسیاری از افراد وجود دارند که سالها مبتلا به این بیماری بودهاند، اما هیچ علامتی از خود نشان ندادهاند.
هر چقدر سریعتر این بیماری تشخیص داده شود، مسیر درمانی آن آسانتر خواهد بود؛ زیرا تا زمانی که پروسه درمان آغاز نشود، آسیبهای این عارضه در بدن فرد ظاهر خواهند شد و به مرور زمان اندامهای حیاتی مانند قلب و مغز را نیز مورد حمله خود قرار خواهد داد.
این بیماری عموما از طریق تماس مستقیم با شانکرها منتشر میشود. بنابراین استفاده مشترک با فرد مبتلا از توالت، استفاده از وسایل شخصی، استفاده از لباسها و… میتواند روند انتقال آن را تسهیل کند. فراموش نکنید سیفلیس از طریق تماس مستقیم با زخم در بدن فرد بیمار، مثلا در طول فعالیتهای جنسی، علیالخصوص با رابطه جنسی دهانی منتقل میشود. در ادامه بیشتر در ارتباط با این بیماری صحبت خواهیم کرد.

مراحل ایجاد عفونت سیفلیس در بدن و بروز علائم پوستی سیفلیس
سیفلیس پروسه چهار مرحلهای را برای شکلگیری و منتشر شدن در کل بدن میگذراند. این مراحل شامل سیفلیس اولیه، سیفلیس ثانویه، سیفلیس نهفته و سیفلیس ثالثیه خواهد بود. در مرحله اولیه و ثانویه سیفلیس در عفونیترین وضعیت خود خواهد بود.
زمانی که بیمار در محله نهفته قرار دارد، باکتریها به فعالیتشان ادامه میدهند؛ اما فرد اصولا نشانه خاصی را تجربه نمیکند. مرحله آخر این بیماری بیشترین آسیبها را به فرد مبتلا وارد میکند. در بخش بعدی راجع به هر یک از این مراحل، مختصرا توضیحاتی را عرضه خواهیم داشت.
سیفلیس اولیه
مرحله اول شکلگیری سیفلیس در بدن فرد مبتلا عموما سه تا چهار هفته بعد از انتقال باکتری با ایجاد یک زخم کوچک و دایرهای شکل به نام شانکر شروع میشود. همانطور که گفتیم، خوشبختانه یا متاسفانه شانکرها درد ندارند؛ اما بسیار عفونی هستند، زیرا فرد در صورت ابتلا به این زخم متوجه آن نخواهد شد.
شانکرها میتوانند در هر نقطهای از بدن که باکتری در آن رسوخ میکند، نمایان شود؛ مانند اطراف دهان، داخل دهان، رکتوم یا ناحیه تناسلی. اگر چه این زخم حدود سه هفته پس از ابتلا ایجاد میشود، اما نمایان شدن کامل آن ممکن است تا ۹۰ روز هم طول بکشد. شانکرها معمولا بین دو تا شش هفته بر جای خود باقی میمانند.
سیفلیس ثانویه
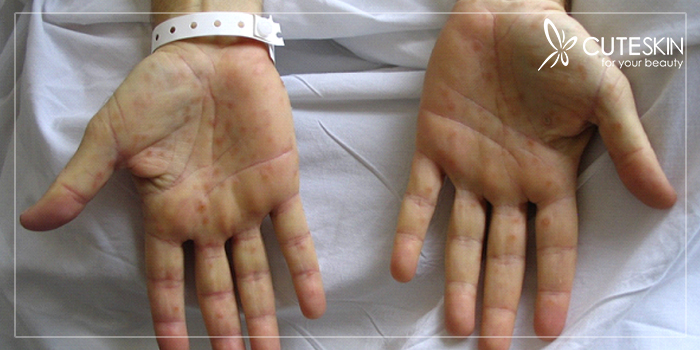
مرحله دوم سیفلیس در بسیاری از افراد با ضایعات پوستی و گلودرد همراه است. این راشهای پوستی معمولا درد و خارش ندارند و بیشتر در کف دستها و کف پاها ظاهر میشوند. به دلیل نداشتن عارضه خاصی، این زخمها تا مدتها از چشم فرد بیمار پنهان میمانند.
در مرحله ثانویه سیفلیس، فرد علائم بالینی دیگری مانند تب، خستگی، سردرد، کاهش وزن، ریزش مو، تورم غدد لنفاوی و درد مفاصل را تجربه میکند. این علائم در اکثر اوقات خودبهخود رفع شده و به همین علت اغلب با بیماریهای دیگر اشتباه گرفته میشوند.
سیفلیس نهفته
مرحله نهفته یا پنهان یکی از مهمترین مراحل شکلگیری این بیماری است. در این مرحله کم کم نشانههای مراحل اول و دوم از بین میروند و فرد بیمار هیچ علامت خاصی از خود نشان نمیدهد.
این موضوع از لحاظ پزشکی به هیچ وجه خوب نیست و تشخیص و درمان بیماری را بسیاری سخت میکند؛ چرا که فرد مبتلا گمان میکند حال عمومیاش بهتر شده است؛ اما همچنان باکتریها در بدنش فعالیت میکنند. متاسفانه این مرحله در بسیاری از افراد تا سالها طول میکشد.
بیشتر بخوانید: علائم پوستی سوزاک
سیفلیس ثالثیه
آخرین مرحله این بیماری، سیفلیس ثالثیه نام دارد. طبق آمار اعلام شده حدود ۳۰ درصد از افرادی که بیماریشان درمان نمیشود، وارد این مرحله مهم میشوند. ورود به این مرحله ممکن است سالها پس از ایجاد عفونت اولیه باشد و متاسفانه در بسیاری از کیسها یک بیماری مهلک تلقی میشود؛
چرا که با عوارضی مانند ناشنوایی، نابینایی، از دست دادن حافظه، بروز بیماریها روانی، اختلالات سیستم عصبی مرکزی، سکته، مننژیت، تخریب بافت نرم و بافت استخوانی بدن، بیماریهای قلبی و حتی عفونت نخاع همراه خواهد بود.
تشخیص علائم پوستی سیفلیس به چه صورت است؟
اگر نشانههای بیماری سیفلیس را در خود مشاهده میکنید، توصیه میکنیم هر چه سریعتر به پزشک متخصص مراجعه نمایید. پزشک ابتدا با توجه به نشانههای بالینی شما برایتان آزمایش خون تجویز میکند و در صورت مشاهده زخم، حتما برای اطمینان از وجود باکتری نمونهبرداری خواهد کرد.
در این مرحله اگر پزشک متوجه بروز مشکلاتی در سیستم عصبی مرکزیتان بشود، حتما برای تشخیص مرحله سیفلیس پانکچر کمری انجام میدهد. در این روش مایع نخاع برای بررسی باکتریهای سیفلیس جمعآوری شده و مورد آزمایش قرار میگیرد.
همانطور که قبلا گفتیم، ممکن است نشانه خاصی نداشته باشید؛ اما باکتریها در بدنتان فعالیت کنند. در راستای این موضوع اگر به هنگام مراجعه به پزشک باردار باشید، حتما برای تشخیص سیفلیس در جنین غربالگری نیز انجام خواهد داد؛ چرا که سیفلیس مادرزادی میتواند باعث ایجاد آسیبهای شدید در نوزاد و حتی مرگ او شود.
چه زمانی باید به وجود بیماری سیفلیس شک کرد؟
همانطور که گفتیم، در مرحله اولیه این بیماری نشانهها بهراحتی قابل تشخیص نیستند. در مرحله دوم هم بیماری علائمی را از خود بروز میدهد که در برخی از بیماریهای دیگر هم مشاهده میشود؛ به همین دلیل تشخیص قطعی بیماری با استناد به آن علائم تقریبا ممکن نیست.
بنابراین اگر در رابطه با ابتلا به سیفلیس شک دارید، حتما اقدامات لازم را انجام دهید و منتظر بروز نشانهها نمانید. برای مثال اگر با کسی که به این بیماری مبتلا است، رابطه جنسی محافظتنشده بدون کاندوم داشتهاید، با چندین نفر رابطه جنسی برقرار کردهاید، حتما تست سیفلیس را بدهید.
اگر نتیجه آزمایشتان مثبت شود، باید سریعا مراحل درمان خود را شروع کنید؛ حتی اگر نشانهای نداشته باشید یا نشانههای قبلی از بین رفته باشند! همانطور که پیشتر اشاره کردیم، از بین رفتن نشانهها میتواند بیانگر وارد شدن به مرحله سوم بیماری باشد.
تا زمانی که پزشک به شما اجازه برقراری رابطه جنسی جدید نداده است، هیچ اقدامی نکنید و حتما آزمایش HIV نیز بدهید. از لحاظ اخلاقی و بهداشت جمعی هم لازم است بعد از اطمینان از ابتلا به بیماری، به شریک یا شرکای جنسی پیشین خود نیز اطلاع بدهید.

پیشگیری از سیفلیس
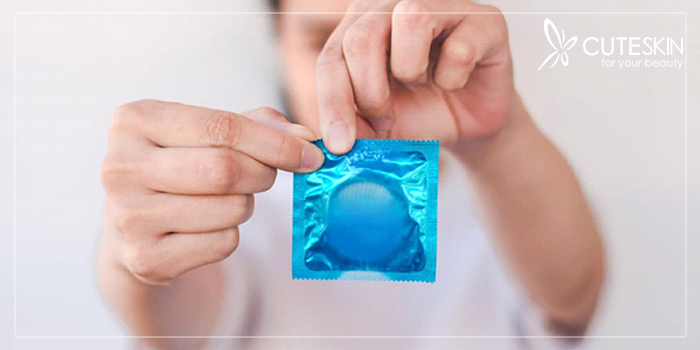
پیشگیری بهتر از درمان است! این بیماری آسیبهای سختی به بدن وارد میکند و بهتر است تا جایی که میتوانید سعی کنید ریسک ابتلا به آن را کاهش دهید. راحتترین و بهترین شیوه پیشگیری از سیفلیس، رعایت اقدامات بهداشت جنسی است.
لازم است برای هر گونه تماس جنسی از کاندوم استفاده کنید. همچنین اگر علاقه به استفاده از اسباببازیهای جنسی دارید، آنها را با شخص دیگری به اشتراک نگذارید. علاوه بر این در طول سال از جهت ابتلا به بیماریهای مقاربتی غربالگری انجام دهید و در صورت مثبت شدن آنها، شرکای جنسی خود را مطلع کنید. اگر مواد مخدر را به شکل وریدی و تزریقی استفاده میکنید، حواستان به استفاده از سوزنهای مشترک باشد.
درمان سیفلیس چگونه است؟
سیفلیس در مرحله اولیه و ثانویه به آسانی با تزریق دوز مناسب پنی سیلین که یکی از کاربردیترین و قویترین آنتیبیوتیکها است، درمان میشود. اگر به این دارو حساسیت دارید، باید به پزشکتان اطلاع دهید تا از آنتیبیوتیکهای دیگری مانند آزیترومایسین، داکسی سایکلین و سفتریاکسون استفاده کند.
علائم پوستی سیفلیس و درمان آن
یکی از اصلیترین مشکلاتی که سیفلیس برای بیمار ایجاد میکند، عارضههای پوستی است. این عارضه عموما با ایجاد بثورات و جوشهای قرمز مایل به قهوهای رنگ روی کف دست یا کف پا همراه است. اما نگران نباشید؛ راههای درمانی مختلفی برای این علائم پوستی سیفلیس وجود دارد. یکی از درمانهای بسیار رایج و البته امتحانشده، لیزر است.
در این روش درمانی، پزشک متخصص از یک لیزر بسیار پر توان برای از بین بردن لایه سطحی پوست شما که از زخمها و بثورات آسیب دیده است، استفاده میکند. مکانیسم اثر این روش درمانی به این صورت است که لیزر علاوه بر برداشتن لایه سطحی پوست، به لایههای میانی پوست شما نیز نفوذ کرده و آن را کاملا سفت میکند.
این روش درمانی معطلی خاصی ندارد و بهصورت سرپایی در مطب پزشک با استفاده از بیحسی موضعی انجام میشود. پزشک لیزر را با مهارت کامل جهت نابود کردن سلولهای آسیبدیده پوستتان روی اسکارهای زخم حرکت داده و به این ترتیب تمام آنها را از بین میبرد.
روش درمانی دیگر میکرودرم ابریژن نام دارد. در این روش درمانی بسیار محبوب سلولهای قدیمی پوست نیز از بین رفته و کلاژنهای جدید تولید میشود. در همین راستا بافت پوست یکنواخت شده و رنگ و ظاهری جذاب به خود میگیرد. دلیل محبوبیت این روش درمانی همین است! البته این درمان ممکن است در چندین مرحله برای تثبیت نتایج انجام شود.
عوارض سیفلیس
سیفلیس ممکن است عوارض جدی برای برخی گروههای مبتلا در پی داشته باشد. در ادامه مختصرا توضیحاتی در ارتباط با آن به شما میدهیم:
عوارض و علائم پوستی سیفلیس برای مادران باردار و نوزادان
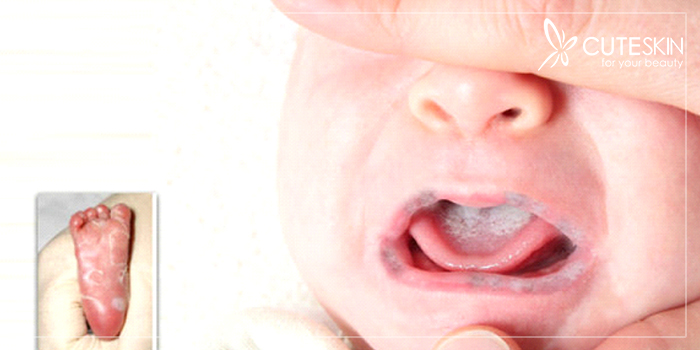
متاسفانه مادران مبتلا به بیماری سیفلیس ریسک شدید سقط جنین، زایمان نارس، زایمان زودرس یا انتقال بیماری به جنین خود را دارند. نتیجه انتقال آن به جنین، سیفلیس مادرزادی خواهد بود که بسیار خطرناک و حتی در برخی موارد کشنده است.
نوزادانی که به سیفلیس مادرزادی مبتلا میشوند، ممکن است علائمی مانند تاخیر در تکوین، تشنج، بثورات پوستی، ناهنجاری، تب، زردی، کمخونی، کبد یا طحال متورم و زخمهای عفونی را نیز تجربه کنند. اگر سیفلیس مادرزادی در نوزاد تشخیص داده نشود، ممکن است بیماری وارد دوران نهفته شده و آسیبهای جدی به استخوانهای نوزاد، چشمها، گوشها، دندانها و مغز او وارد کند.
بیشتر بخوانید: علائم پوستی سل؛
ایدز از عوارض و علائم پوستی سیفلیس
از آنجایی که این بیماری یکی از انواع عفونتهای مقاربتی است، مبتلایان به آن ریسک بیشتری برای ابتلا به ایدز دارند؛ چرا که زخمهای ناشی از سیفلیس ورود ویروس HIV به بدن را تسهیل میکند. نکته مهم در این رابطه این است که افراد مبتلا به ایدز ممکن است نسبت به افراد HIV منفی در صورت ابتلا به سیفلیس علائم متفاوتی از خود نشان دهند.
در این مطلب بهطور کامل با علائم عمومی و علائم پوستی سیفلیس آشنا شدید. این بیماری در صورت عود کردن و مزمن شدن میتواند خطرات بسیاری را متوجه فرد مبتلا کند. بنابراین توصیه میکنیم اگر در ارتباط با ابتلای به آن شک دارید، حتما اقدامات لازم را انجام دهید.
بیماری سیفلیس نوعی بیماری عفونی مقاربتی است که توسط باکتریهای فعال موسوم به ترپونما پالیدوم در بدن ایجاد میشود. اولین نشانههای ابتلا به این بیماری، ایجاد زخمهای کوچک و البته بدون درد است.
اگر نشانههای بیماری سیفلیس را در خود مشاهده میکنید، توصیه میکنیم هر چه سریعتر به پزشک متخصص مراجعه نمایید. پزشک ابتدا با توجه به نشانههای بالینی شما برایتان آزمایش خون تجویز میکند و در صورت مشاهده زخم، حتما برای اطمینان از وجود باکتری نمونهبرداری خواهد کرد. در این مرحله اگر پزشک متوجه بروز مشکلاتی در سیستم عصبی مرکزیتان بشود، حتما برای تشخیص مرحله سیفلیس پانکچر کمری انجام میدهد.
همانطور که گفتیم، در مرحله اولیه این بیماری نشانهها بهراحتی قابل تشخیص نیستند. در مرحله دوم هم بیماری علائمی را از خود بروز میدهد که در برخی از بیماریهای دیگر هم مشاهده میشود؛ به همین دلیل تشخیص قطعی بیماری با استناد به آن علائم تقریبا ممکن نیست.




